|
Bewegung
Pferde mit Hufrollensyndrom müssen sich so viel wie möglich bewegen oder bewegt werden, ohne dass sie überfordert werden. In der anfänglichen Heilungsphase ist oft eine Box mit kleinem weichen Auslauf ideal, später eine Weide oder Paddock. Zusätzlich beginnt man über einen Zeitraum von einigen Wochen kontrollierte Bewegung auf weichem Boden. Ohne Bewegung keine positive Adaptation und keine Aussicht auf Heilung. Schon 15 min Schritt und Trab am Tag erhöht die Zirkulation in der Gliedmaße um 15%. Bewegung sollte nur auf geraden Linien stattfinden und harter unebener Boden vermieden werden.
Davon ausgenommen sind akute Verletzungen des Hufrollenkomplexes und Schäden der tiefen Beugesehne oder der Strahlbeinbänder. Die akute Verletzung braucht kurzfristig Boxenruhe.
Sehnen und Bändererkrankungen benötigen lange Ruhe und eine sehr lange kontrollierte Aufbauphase.
Systemische Medikation
Unter systemischer Medikation versteht man die Verabreichung von Medikamenten als Fütterungsarzneimittel oder als intravenöse bzw. intramuskuläre Injektion.
- Nicht steroidale Entzündungshemmer (NSAID)
Der klassische nicht-Kortison (nichtsteroidale) Entzündungshemmer ist Phenylbutazon (Equipalazon). Phenylbutazon ist der immer noch effektivste Entzündungshemmer und “pain killer” beim Hufrollensyndrom. Um den beschriebenen Teufelskreis zu durchbrechen kann es in der niedrigst effektiven Dosis auch über einen längeren Zeitraum eingesetzt werden. Diese Dosis muss individuell ermittelt werden und sollte idealer weise über die Zeit abnehmen. Neben Phenylbutazon gibt es inzwischen eine ganze Reihe von ähnlichen Substanzen, die wesentlich teurer sind aber zum Teil geringere Nebenwirkung haben. Die häufigste Nebenwirkung sind Magengeschwüre. Es ist sehr wichtig dass Pferden mit “Hufrollenproblemen” der Schmerz genommen werden, damit sie wieder normal belasten. Die Bewegungsaktivität muss aber an das Krankheitsbild angepasst sein, um die Strukturen nicht zu überlasten.
Eine Heilung oder Besserung des Grundzustandes der Hufrollenerkrankung ist von diesen Substanzen nicht zu erwarten, es sei denn es handelt sich um einen akuten Schub.
- Isoxsuprine
Obwohl die klinische Wirksamkeit dieser Substanz nachgewiesen ist, kann sie in Deutschland eigentlich nicht mehr eingesetzt werden. Isoxsuprine ist nicht zugelassen und darf in Deutschland bei Pferden nicht angewandt werde. Die Pharmaindustrie hat kein Interesse ein Medikament zuzulassen, an dem sie nichts verdient. Bei Turnierpferden ist Isoxsuprine problematisch, da es mehr als 6 Wochen nach der letzten Verabreichung nachweisbar ist, obwohl die Wirkung nur viel kürzer anhält. Die Wirkung von Isoxsuprine beruht auf einer Gefäßweitstellung im Zehenendbereich und damit besseren Durchblutung. In der Praxis haben aber etwa 50% Pferde mit entsprechenden Hufrollenveränderungen von diesem Medikament profitiert. Isoxsuprine ist ein sehr sicheres und vom Wirkstoff her preisgünstiges Medikament. Sein Verbot ist unsinnig. Das Medikament ist daher im europäischen Ausland auch erhältlich und wird dort nach wie vor eingesetzt.
- Aspirin
Mit Aspirin verhält es sich ähnlich. Aspirin verbessert wie beim Menschen die Fließfähigkeit des Blutes und hat in bestimmten Fällen einen positiven Effekt. Die entzündungshemmende und schmerzstillende Wirkung ist beim Pferd gering. Auch die Verabreichung von Aspirin ist unsinniger weise in Deutschland beim Pferd nicht erlaubt.
- Kortison
Auf Kortison wird bei den Gelenksinjektionen eingegangen, da es als Fütterunsmedikament oder systemisch (intravenös oder intramuskulär) beim Hufrollensyndrom nicht sinnvoll ist.
 |
Gelenksinjektion, Bursainjektion und Gelenkspülung
Da offensichtlich in vielen Fällen der Ausgangspunkt der Schmerzhaftigkeit in einer Entzündung des Hufgelenkes liegt, bietet sich eine medikamentelle Therapie des Hufgelenkes an. Da es sich beim Hufgelenk aber eben oft nicht um die einzige Schmerzquelle handelt, hat man mit der alleinigen Behandlung des Gelenkes oft keinen ausreichenden oder keinen bleibenden Erfolg. An Medikamenten kommt die ganze Palette der für Gelenksinjektionen zur Verfügung stehenden Wirkstoffe in Frage.
 |
 |
|
Den meisten Pferden hilft je nach Anästhesiebefund eine Injektion von geringen Mengen Kortison in Kombination mit Hyaluronsäure. Folgeinjektionen dürfen nur in größeren Abständen erfolgen. Nach einer Behandlung müssen die Pferde einige Tage Boxenruhe haben und dann langsam und kontrolliert aufgebaut werden.
|
|
|
In manchen Fällen ist auch eine Spülung von Gelenk oder Bursa sinnvoll. Besonders wenn von einer Anreicherung von Knorpelabriebprodukten und Entzündungssubstanzen ausgegangen wird, hilft eine Spülung. Eine solche Spülung sollet aus Sicherheitsgründen in Vollnarkose durchgeführt werden, da die Verletzungsgefahr und das hygienische Risiko wesentlich geringer ist. Gelenksinjektionen können hingegen problemlos im Stehen durchgeführt werden sofern die hygienischen Voraussetzungen erfüllt sind.
Spülung von Hufgelenk und Hufrollenschleimbeutel in Narkose. Zwei Kanülen liegen im vorderen Gelenkspalt, eine in der hinteren Aussackung des Hufgelenkes und eine im Hufrollenschleimbeutel.
Substanzen zur Gelenks- und Bursainjektion
- Kortison
Kortison ist der zu Unrecht in Verruf geratene Entzündungshemmer Nummer eins. Derzeit gibt es keine stärker entzündungshemmende Substanzklasse als die Kortisone. Beim korrekten Einsatz von Kortison werden die gelenkschädigenden Auswirkungen einer Entzündung wirkungsvoll unterbunden und die akuten Symptome wie Wärme, Schmerz und Schwellung reduziert. Kortison ist deswegen ein so wirkungsvoller Entzündungshemmer, weil es gleichzeitig an zahlreichen Mechanismen, die bei der Entzündung eine Rolle spielen, hemmend eingreift. Zu den gehemmten Entzündungsbotenstoffen und -substanzen gehören die Botenstoffe Prostaglandin und Interleukin1 und die Enzyme Stromylisin und Kollagenase. Kortisone setzen aber nicht erst bei den Entzündungsprodukten an, sondern bereits vorher, indem sie die Einwanderung von Entzündungszellen, die die Quelle von Entzündungsbotenstoffen und -substanzen sind, effektiv bremst.
Der schlechte Ruf von Kortison beruht paradoxerweise auf ihrer starken Wirksamkeit. Da der Effekt der Entzündungshemmung sehr schnell eintritt, erscheint das Gelenk gesund, obwohl es noch lange nicht geheilt ist. Wenn dem Gelenk nach einer Kortisonbehandlung keine genügend lange Heilungsmöglichkeit eingeräumt wird und eine Belastung zu früh erfolgt, wird der Knorpel natürlich weiter geschädigt. So wichtig wie die Behandlung selbst, ist bei einer Kortisontherapie ein striktes Bewegungsprogramm zur Ausheilung des eigentlichen Schadens.
Hat die Arthrose das Endstadium mit Knorpelverlust bis auf den Knochen erreicht, kann auch Kortison keine Heilung sondern nur eine kurzfristige Linderung bewirken. Wird in der schmerzfreien Phase wieder normal belastet, geht das Gelenk natürlich in solch einem Fall schneller kaputt.
In den früheren Phasen einer Arthrose wirken manche Kortisone regelrecht knorpelschützend, indem sie die schädlichen Auswirkungen der Gelenksentzündung auf den Knorpel effektiv unterbinden. Zu diesen Kortisonen gehört Triamcionolon und Betamethason. Methylprednisolon sollte in Bewegungsgelenken, wie dem Hufgelenk, nicht eingesetzt werden, da es eine schädliche Wirkung auf die Ernährung des Knorpels hat. Methylprednisolon ist das im Gelenk am längsten wirksame Kortison. Triamcinolon und vor allem Betamethason sind kürzer wirksam und nicht ganz so potent.
Bei entsprechend geringer Dosierung und Handhabung ist Kortison ein segenreiches Medikament bei der Arthrosebehandlung. In Sehnenscheiden und im Hufrollenschleimbeutel sollten die oben erwähnten Kortisone nicht zum Einsatz kommen, da sie eine kristalline Struktur besitzen. Hier kommen “weiche” Kortisonpräparate in Frage, die eine Lipidbasis aufweisen.
- Hyaluronsäure
Hyaluronsäure ist eine körpereigene Substanz, die von der inneren Gelenksauskleidung (Synovialis) gebildet wird. Durch seine biochemischen Eigenschaften wirkt Hyaluronsäure zum einen als Schmiermittel aber auch als entzündungshemmende Substanz und übt damit eine wichtige knorpelschützende Funktion aus. Hyaluronsäure hemmt körpereigene bei der Entzündung freigesetzte Enzyme und Entzündungsbotenstoffe (u. A. Prostaglandin E2 und Metalloproteinase) und hat vermutlich auch eine schmerzlindernde Funktion.
Obwohl Hyaluronsäure nach intraartikulärer Gabe sehr schnell aus der Gelenksflüssigkeit verschwunden ist, hat es einen länger anhaltenden therapeutischen Effekt. Die besten Wirkungen zeigen sich bei gering- bis mittelgradigen Entzündungen der inneren Gelenksauskleidung. Bei fortgeschrittenen Knorpelveränderungen ist wenig sichtbarer Effekt zu erwarten.
Hyaluronsäure wird in verschiedenen Molekulargewichten angeboten, wobei man von den Präparaten mit höherem Molekulargewicht eine größere Wirkung erwartet. Das Präparat Hyonate ist auch zur intravenösen Gabe zugelassen, wodurch bei entsprechender Indikation mehrere Gelenke gleichzeitig erreicht werden können. Fütterunspräparate mit Hyaluronsäure sind nicht wirksam.
- Adequan, Glucosaminoglycane, GAG, PSGAG
Adequan ist ein PSGAG (Polysulfatierte Glykosaminoglykane). Zu dieser Präparategruppe zählt auch Cartophen. Adequan ist das meist verwendete Präparat dieser Substanzgruppe.
Beim Einsatz dieser Präparate wird eine knorpelschützende Wirkung erhofft. PSGAG´s wirken indem sie die bei einer Entzündung freigesetzten Enzyme (Kollagenase, Stromelysin- Serinproteinase und andere) am Abbau der Knorpelsubstanz hemmen . Geschädigten Knorpel können PSGAG´s nicht heilen. Die Indikation für den Einsatz solcher Medikamente liegt daher weniger in der Therapie als in der Prävention, wo ihre Wirksamkeit naturgemäß aber nur schwer belegt werden kann. Da der intraartikuläre Einsatz (Gelenksinjektion) von Adequan zu erheblichen Komplikationen führen kann, ist die intramuskuläre Gabe solcher Präparate zu bevorzugen.
PSGAG´s werden auch als Ergänzungsfuttermittel angeboten. Um therapeutische Dosen dieser sowieso schon teuren Futtermittelzusätze im Organismus zu erreichen, müssten wesentlich größere Mengen als von den Herstellern angegeben verfüttert werden. Die klinische Wirksamkeit dieser Futterzusätze wird daher häufig angezweifelt.
 |
Manipulation des Knochenumbaus
Bei Veränderung der Knochenstruktur von Strahlbein und Hufbein, die mit verminderter Knochendichte einhergehen, können Substanzen eingesetzt werden, die den Stoffwechsel des Knochenumbaus oder den Knochenumbau selbst beeinflussen. Knochengewebe und somit auch das Strahlbein unterliegen einem ständigen Umbau, wobei Knochen abgebaut und gleichzeitig wieder neu aufgebaut wird. Der therapeutische Ansatz liegt darin, entweder den Knochenaufbau zu fördern oder den Knochenabbau zu hemmen. Wird der Knochenabbau gehemmt, kommt unterm Strich ein Knochenaufbau heraus. Um die Wirkung zu verstärken können auch beide Wege gleichzeitig bestritten werden.
- Kalzitonin
Zur Steigerung des Knochenaufbaus wird das Knochenwachstumshormon Kalzitonin eingesetzt. Kalzitonin muss über einen längeren Zeitraum mittels intramuskulärer Injektionen verabreicht werden. Kalzitonin ist zwar für das Pferd nicht zugelassen, die klinische Wirkung im klinischen Alltag aber eindeutig nachvollziehbar.
- Tiludronate
Ein den Knochenabbau modulierender Wirkstoff ist Tiludronate (Tiludronsäure, Tildren) der auch bei schon weiter fortgeschrittenen Knochenabbauprozessen im Strahlbein noch Wirkung zeigt. Tiludronate ist ein Biphosphonat , das die Osteoklasten (Knochen abbauenden Zellen) längerfristig hemmt. Dadurch verschiebt sich die Knochenumbaubilanz in Richtung Knochenaufbau.
Tiludronate wird mittels mehrerer Injektionen intravenös verabreicht oder in der Praxis einmalig sehr langsam infundiert. Eine Wiederholung kann nach 1-2 Monaten erfolgen. Tiludronate ist in Deutschland im Gegensatz zu andern EU Ländern noch nicht zugelassen und nicht ganz billig. Auch wenn die Wirkung von Tiludronate weiter reicht als alle andern Medikamente, darf man sich bei einem zerstörten Strahlbein keine Wunder erwarten.
Kalzitonin und Tiludronate könne kombiniert werden.
 |
Stoßwellentherapie
Mittels Stoßwelle sind Veränderungen, die direkt unter dem Strahl liegen oder über die Ballengrube erreichbar sind, behandelbar. Besonders Insertionsdesmopathien sprechen gut an.
Die Technologie der Stoßwellentherapie kommt ursprünglich aus dem Bereich der Nierensteinzertrümmerung und wurde an den Einsatz in der Orthopädie adaptiert.
Die Stoßwellentherapie basiert auf der Verabreichung von Ultraschalldruckwellen mit sehr hoher Amplitude und sehr steilem Anstieg. Es gibt verschiedene Verfahren um therapeutiche Stoßwellen zu erzeugen.
- Elektohydraulisch: Verdampfung von Flüssigkeit zwischen einer Art Zündkerze
- Piezo elektrisch : Ausdehnung von Piezo- elektrischen Kristallen
- Elektromagnetisch :Membranvibration mittels elektrischen Stroms
Bei diesen drei Verfahren wird die Stoßwelle fokussiert und trifft dadurch gebündelt in einer definierten Tiefe auf den Behandlungsort im Gewebe. Gewebe, das außerhalb des Focuspunktes des Gerätes liegt, wird von der Stoßwelle nur wenig beeinflusst. Bei dem vierten Verfahren, der radialen Stoßwelle, wird die Druckwelle pneumatisch erzeugt, wobei eine Fokussierung nicht stattfindet und die Stoßwelle sich ungerichtet im Gewebe ausbreitet. Die Parameter einer solchen Stoßwelle sind deutlich unterschiedlich von Stoßwellen der ersten drei Verfahren. Auf Grund der wesentlich einfacheren Technik und des geringeren Verschleißes ist die radiale  Stoßwellentechnologie wesentlich preisgünstiger in der Anschaffung und Anwendung, scheint aber in der anders gearteten Stoßwellencharakteristik wesentlich weniger wirksam zu sein. Stoßwellentechnologie wesentlich preisgünstiger in der Anschaffung und Anwendung, scheint aber in der anders gearteten Stoßwellencharakteristik wesentlich weniger wirksam zu sein.
Als positiver aber auch negativer Nebeneffekt tritt nach Stoßwellentherapie eine vorübergehende Schmerzreduzierung im Behandlungsgebiet auf, die bis zu einer Woche anhalten kann. In der Folgezeit nimmt die Schmerzhaftigkeit entsprechend dem aktuellen Heilungszustand wieder zu. In der Regel tritt keine vollständige Schmerzausschaltung wie bei einer Anästhesie ein aber es kommt zumindest zu einer deutlichen Reduzierung der Schmerzwahrnehmung. Der Mechanismus dieser Schmerzreduzierung ist noch nicht bekannt, vermutlich beruht er aber auf einer Beeinträchtigung der Übertragungsfähigkeit von sensorischen Nerven infolge der Stoßwellentherapie. Wegen dieses Nebeneffekts der Stoßwellentherapie ist der Einsatz vor einem Wettkampf nicht gestattet. Die FEI verbietet den Einsatz von Stoßwellentherapie 5 Tage vor einem Turnier. Sonstige schädliche Nebenwirkungen konnten bislang nicht nachgewiesen werden
In der Regel erstreckt sich die Therapie auf ein bis drei Anwendungen im Abstand von jeweils zwei bis vier Wochen, wobei der Heilungsfortschritt bzw. die weitere Therapienotwendigkeit je nach Gewebe mittels Ultraschall überprüft werden kann.
Auch wenn wissenschaftlich noch wenig zur Stoßwellentherapie geklärt wurde, ist die Effektivität vor allem der fokussierten Stoßwelle klar belegt und als medizinisches Heilverfahren in der Human- wie in der Veterinärmedizin fest etabliert.
Desmotomie des Strahlbein-Hufbeinbandes
Bei dieser Operation werden die Seitenbänder des Strahlbeines durchtrennt. Diese Therapie war eine Zeitlang in Mode, da man sich erhoffte den Zug auf das Strahlbein zu entlasten. Mangels einer entsprechenden Zahl positiver Langzeitresultate verschwindet diese Methode wieder vom Markt. Sofern eine Schmerzlinderung eintritt ist sie meist nur von begrenzter Dauer.
Desmotomie des Unterstützungsbandes der tiefen Beugesehne
Wenn ein Sehnenschaden der tiefen Beugesehne vorliegt, kann die Durchtrennung dieses Bandes sinnvoll sein, da die Zugkräfte an der tiefen Beugesehne verringert werden. Da das Band in der Ausheilungsphase wieder fest vernarbt, ist ein sportlicher Einsatz nach solch einer Operation möglich.
Sympathektomie
Mit dieser Operation wird die Nervenversorgung der Gefäße entfernt, was zu einer dauerhaften Weitstellung der Gefäße führt. In wie weit bei dieser Operation, die eine Verbesserung der Durchblutungsverhältnisse zum Ziel hat, wirklich ein Heilungserfolg erzielt wird, ist derzeit umstritten.
Neurektomie
Eine Neurektomie (Nervenschnitt) sollte kein Tabu sein.
 |
 |
|
Der Nervenschnitt sollte nur in Betracht gezogen werden wenn:
- andere therapeutische Verfahren nicht oder nicht ausreichend lange helfen,
- keine der Strukturen so geschädigt ist, dass eine baldige vollständige Zerstörung zu befürchten ist.
|
|
|
Beim Einsatz moderner, minimal invasiver OP-Methoden reduziert sich das Risiko einer Reinnervation, bei der der Nerv wieder “zusammenwächst”, erheblich. Auch das Risiko einer schmerzhaften Nervstumpfwucherung ist wesentlich geringer, da die Wunde nur sehr klein ist.
Aus ethischer Sicht ist gegen einen Nervenschnitt bei vernünftigem Einsatz des Pferdes und korrektem Beschlag aus meiner Sicht nichts einzuwenden. Hier widerspreche ich falsch verstandenem Tierschutz, der den Nervenschnitt ablehnt. Zum einen kann der Nervenschnitt das Fortschreiten der Krankheit bremsen oder stoppen, wenn der Teufelskreis der Schmerzproblematik rechtzeitig durchbrochen wird, zum anderen wir einem Pferd, das sonst permanent unter Schmerzen leidet wieder Lebensqualität verliehen.
Pferde mit einem tiefen Nervenschnitt können geritten werden, da die Informationen über die Gliedmaßen- und Gelenksstellung ausreichend erhalten bleibt. Dennoch kann es bei manche Pferden zu einer vermehrten Stolperneigung und einem Verlust der Aktion kommen. Die Hufe von Pferden mit Nervenschnitt müssen sorgfältig versorgt und gepflegt werden, da die Sohle weitgehend unempfindlich wird und Erkrankungen vom Pferd nicht wahrgenommen werden.
Der Einsatz von Pferden mit Nervenschnitt wird von den Sportverbänden verboten. Der Einsatz neurektomierter Pferde für Jagden und forcierte Geländeritte ist nicht ratsam.
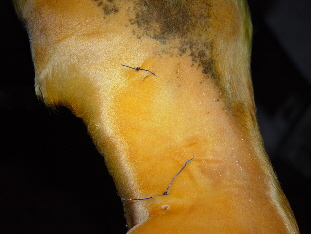 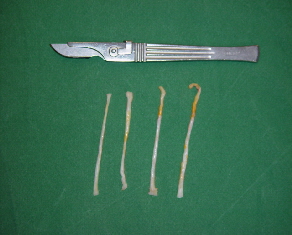
Bei der minimal invasiven Methode des Nervenschnittes entstehen pro Nerv nur zwei sehr kleine, kaum wahrnehmbare Schnitte.
Arthroskopie der Schleimbeutels
Eine Arthroskopie ist prinzipiell möglich, wurde aber bisher nur sehr wenig durchgeführt, da mehr als eine Spülung des Schleimbeutels kaum möglich ist. Deren therapeutischer Nutzen ist auch bei einer positiven Anästhesie des Schleimbeutels sehr fraglich. Außerdem besteht die Gefahr der Verletzung diverser Strukturen beim Eingehen in den Schleimbeutel,
Osteostixis
Eine nicht unproblematische, da schwierige Operation ist die sogenannte Osteostixis. Dabei wird das Strahlbein mit einem dünnen Bohrer angebohrt, wenn ein chronisches Knochenödem vorliegt. Manchen Pferden kann dadurch geholfen werden, die Prognose ist aber sehr vorsichtig.
Alternative Methoden
Hier ist das Angebot natürlich groß. Da der Wirksamkeitsnachweis im Sinne von “evidence based medicine” meist nicht zu erbringen ist, gehe ich an dieser Stelle nicht darauf ein.
 |
 |
|
Aus der Fülle der therapeutischen Ansätze lässt sich erkennen:
“Die” Hufrollentherapie gibt es nicht.
Der Tierarzt muss den jeweiligen Befunden und der Sachlage nach behandeln und/oder die Krankheit “managen”.
|
|
|
|